内科

当院の内科診療について
内科は、患者さま一人ひとりの“からだ全体”を見つめ、的確な診断と丁寧な対応で健康を支える診療科です。日々の体調管理から病気の早期発見・治療まで、地域の「かかりつけ医」として寄り添います。
かぜや胃腸の不調、生活習慣病まで、体のトラブルを幅広く診察し、必要に応じて専門医療への橋渡しも行います。
消化器疾患

消化器疾患とは、簡単に言えば「おなかの病気」のことです。
消化管は口から肛門まで1本でつながった管状の臓器で、咽頭・食道・胃・十二指腸・小腸・大腸に分かれています。
食べ物を消化して分解したり、栄養を吸収したり、不要なものを体の外へ排出するなど、生命維持に欠かせない働きを担っています。
また、肝臓・胆のう・膵臓といった臓器は、消化に必要な消化液を分泌することで消化管を助ける役割を果たします。
これらの消化管および肝臓・胆のう・膵臓のいずれかに異常が生じた状態が「消化器疾患」です。
こんな症状はありませんか
- 腹痛
- 胸やけ
- 吐き気はないが、
食べたものが上がってくる - 食欲不振
- 吐き気
- 胃もたれ
- 飲み込みにくい
- 下痢
- 便秘
- ガスが溜まった感じがする
- げっぷがよく出る
 消化器内科の専門医で
消化器内科の専門医で
ある院長が診療します

当院の院長は、消化器内科の専門医として長年にわたり多くの診療・検査に携わってきました。豊富な経験と確かな技術で、胃や大腸といった消化器の病気を早期に見つけ、丁寧に治療いたします。
院長について お腹の違和感がある場合
お腹の違和感がある場合
はまずはエコー検査を

当院では、腹部の痛みを訴えられる患者さまには、まず負担の少ない超音波検査(エコー検査)で原因を確認いたします。
その上でじっくり診察を行い、必要に応じて内視鏡検査も実施いたします。
代表的な疾患
逆流性食道炎

逆流性食道炎は、胃酸などの消化液が食道へ逆流することで、食道の粘膜に炎症が生じ、びらん(ただれ)や潰瘍を引き起こす病気です。
■ 症状
胸やけや、酸っぱい液体が口まで込み上げてくる症状が主ですが、咳やのどの痛みの原因となることもあります。胸が締め付けられるような痛みが出現して心臓の疾患と区別がつきづらいこともあります。
■ 診断と治療
診断は胃カメラで行います。
ただし、胃カメラでは粘膜の炎症がほとんど見られないにもかかわらず、症状だけ強いタイプも珍しくありません。
治療はまず、制酸剤(胃酸を抑える薬)を使用していただくことが多く、多くの患者さまで症状改善が期待できます。
胃・十二指腸潰瘍

胃・十二指腸潰瘍は、胃や十二指腸の粘膜が深くえぐられた状態になる病気です。
■ 主な原因
胃・十二指腸潰瘍の90%以上はピロリ菌感染が原因です。
そのほか、強いストレスや痛み止め(NSAIDsなど)の使用が原因となることもあります。
■ 症状
みぞおちの痛み(心窩部痛)、吐き気、胃もたれなどですが、潰瘍が血管に及ぶと、吐血や下血を起こすことがあります。
■ 診断と治療
診断は胃カメラで行います。大部分の潰瘍は良性ですが、まれにがんに伴う潰瘍もあるため、必要に応じて組織検査(生検)を行います。
治療は、胃酸を抑える薬が非常に効果的です。また、ピロリ菌が原因の場合は、再発防止のため除菌治療を行います。
急性胃炎

急性胃炎とは、胃の粘膜に急に炎症が生じる病気です。
■ 主な原因
暴飲暴食、ストレス、薬剤(痛み止めや解熱鎮痛薬など)、コーヒーや香辛料といった刺激物、タバコやアルコールの摂取が挙げられます。また、食中毒(細菌・ウイルス)や、大人になってからのピロリ菌の初感染によって起こることもあります。
■ 症状
みぞおちの痛み(心窩部痛)、吐き気、胃もたれなどで、胃潰瘍の症状と似ています。
■ 診断と治療
診断は胃カメラで行います。治療は制酸剤・胃粘膜保護剤・胃の動きを整える薬(漢方薬など)を使用し、多くの場合、数日で症状が改善します。
慢性胃炎
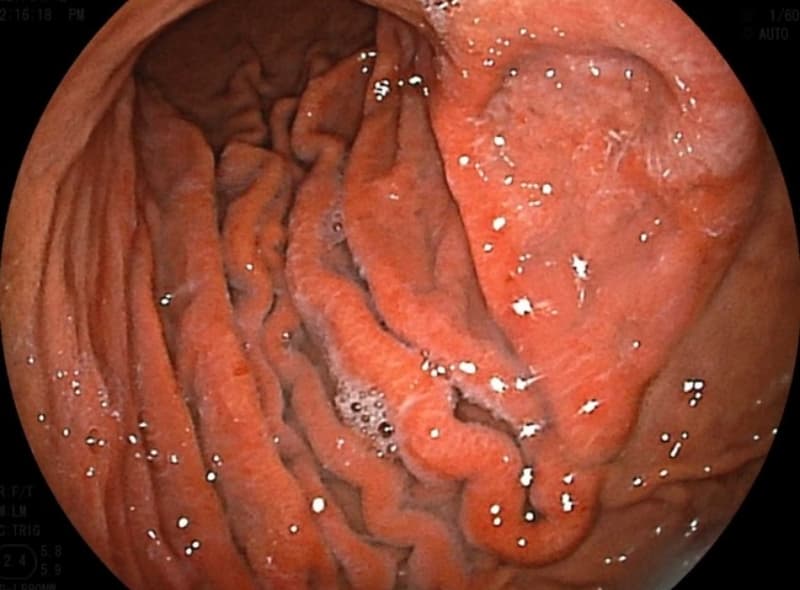
慢性胃炎とは、狭い意味ではピロリ菌の感染などにより、胃の粘膜に慢性的な炎症が続いている状態を指します。 一方、日常診療の場では、胃の粘膜の状態にかかわらず、胃もたれ・胃の不快感・食後の膨満感・胸やけ・吐き気・腹痛 などの症状が長く続く場合に、総称して「慢性胃炎」と呼ぶことがあります。
■ 診断と治療
まずは胃カメラで胃の粘膜の状態を確認します。
実際に炎症が見られ、ピロリ菌が関与している場合には、除菌治療を行います。
一方、内視鏡で大きな異常(器質的病変)が認められない場合には、胃の動きを整える薬(消化管運動改善薬)を使用しますが、西洋薬のみでは症状が改善しにくい方も少なくありません。
当院では、症状に応じて漢方薬を組み合わせた治療も積極的に行っており、多くの患者さまに症状の改善を実感していただいています。
胃がん

胃がんとは、胃の粘膜に発生するがんのことです。
■ 主な原因
胃がんの90%以上は、ピロリ菌感染による慢性的な胃炎が原因と考えられています。
ピロリ菌に感染していた方は、除菌によって胃がんの発生リスクを約1/3に減らすことができますが、
感染歴のない方と比べると、除菌後も一定のリスクが残ります。
■ 症状、診断と治療
胃がんの診断には 胃カメラが最も有効です。
早期胃がん→ 内視鏡でがんを“粘膜ごと削り取る治療(内視鏡的切除)”のみで完治が期待できます。
進行胃がん→ 外科的に胃の切除が必要となり、さらに切除しきれない場合には命に関わることがあります。
進行した胃がんは胃潰瘍に似た症状が出ることがありますが、早期胃がんの多くは無症状です。そのため、ピロリ菌感染者や、除菌を受けた方は定期的な胃カメラ検査が非常に重要です。
大腸がん
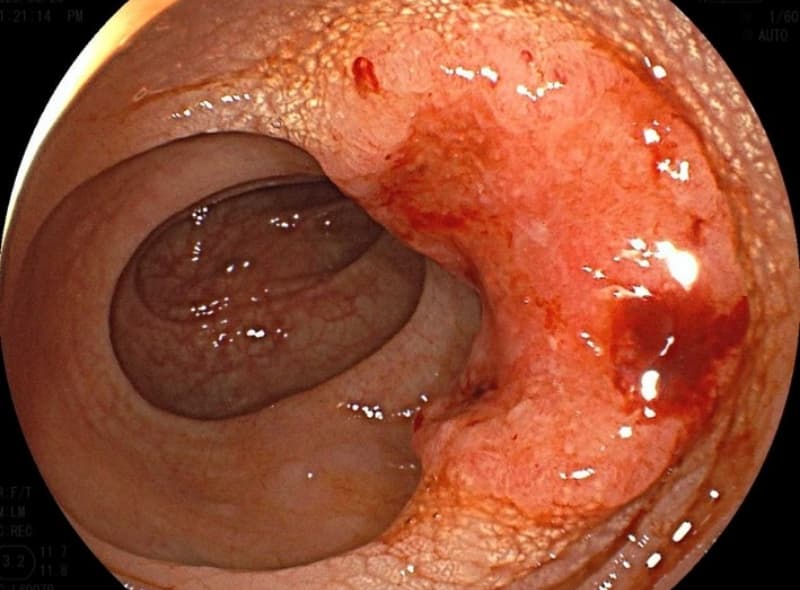
大腸がんは、大腸の粘膜に発生するがんです。日本人では、女性のがん死亡原因の第1位、男性では第2位を占めています。
■ 主な原因
大腸がんのリスクを高める要因として、加齢、欧米型の食生活、生活習慣(喫煙、肥満、運動不足など)、遺伝的要因などが挙げられます。
また、大腸がんの約85%は「腺腫」という良性ポリープから発生します。残りの約15%は、最初からがんとして発生するタイプや、鋸歯状病変(良性ポリープの一種)から発生すると考えられています。
そのため、ポリープを切除することで大腸がんの予防が期待できます。
■ 症状
進行した大腸がんでは便に血が混じる、便が細くなる、腹部膨満感などの症状が出現することがあります。
一方で、良性ポリープや早期大腸がんはほとんど無症状です。
そのため便潜血検査や大腸カメラ検査を定期的に受けることが重要です。
■ 診断と治療
診断は大腸カメラ(下部消化管内視鏡)で行います。
良性ポリープや早期大腸がん→ 基本的には内視鏡で切除が可能です。
進行した大腸がん → 外科的手術や抗がん剤治療が必要となり、命に関わることもあります。
潰瘍性大腸炎
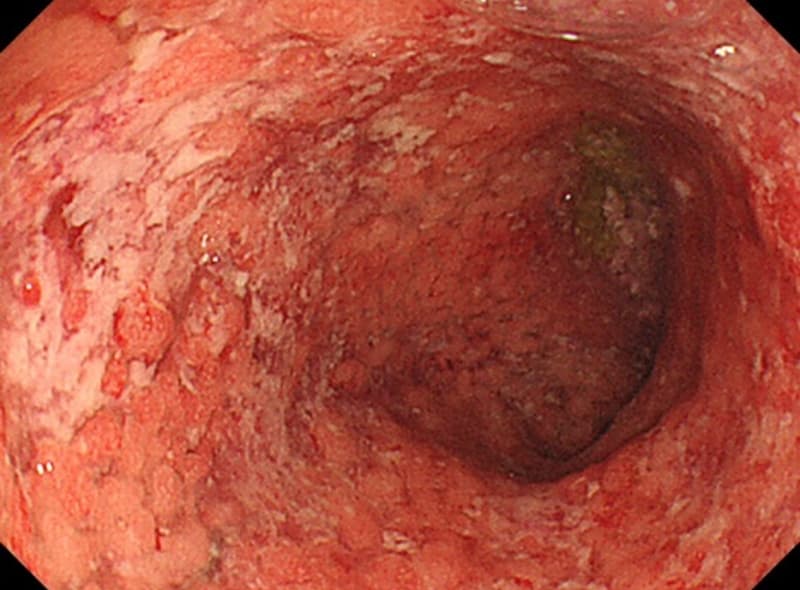
潰瘍性大腸炎は、大腸の粘膜の表面に炎症が起こり、ただれや潰瘍ができる病気です。
自己免疫の異常が関わっていると考えられていますが、なぜ免疫が働きすぎてしまうのか、その原因はまだ分かっていません。
主な症状は、血が混じった下痢や腹痛、便の回数が増えるなどですが、関節の痛みや皮膚のトラブルといった腸以外の症状(腸管外病変)が出ることもあります。
クローン病
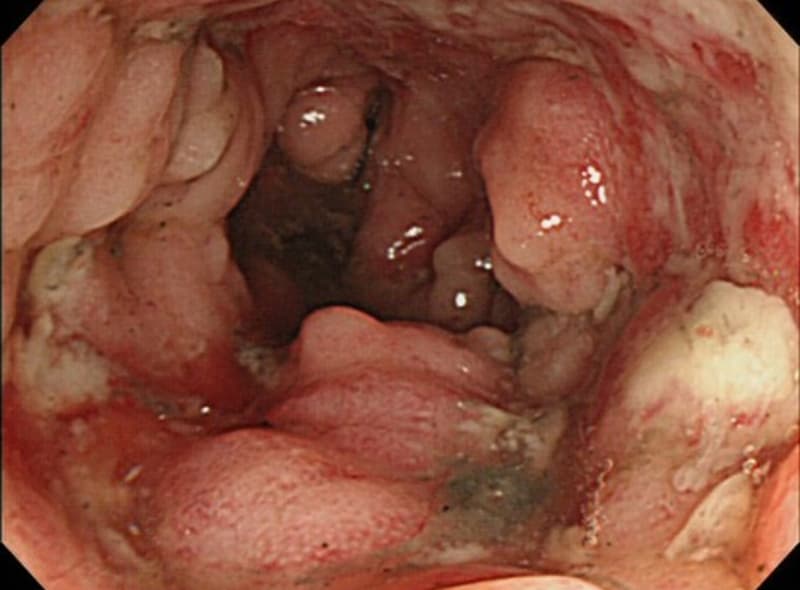
クローン病は、口から肛門までのどこにでも炎症や潰瘍が生じる可能性のある病気で、特に小腸と大腸によく見られます。潰瘍性大腸炎と同じく免疫の異常が関わっていると考えられていますが、その原因はまだ分かっていません。
主な症状は、腹痛、下痢、体重減少、全身のだるさなどです。潰瘍性大腸炎よりも深い層まで炎症が及ぶため、腸が狭くなる「狭窄」や、腸に穴が開く「穿孔」、腸と腸がつながる「瘻孔(ろうこう)」を起こすことがあります。
胆のう炎
胆のう炎とは、肝臓でつくられた胆汁(消化液)をためる「胆のう」に炎症が起こる病気です。
多くの場合、胆石や胆のう内の泥(胆泥)が出口をふさぐことで胆汁が流れなくなり、細菌が繁殖して発症します。まれに、胆石や胆泥がなくても胆のう炎を起こすことがあります。
■ 主な症状
典型的には右上腹部の強い痛みが現れますが、みぞおち(胃のあたり)の痛みとして感じる方も少なくありません。
そのほか、発熱・吐き気・嘔吐を伴うこともあり、症状が突然起こり痛みが強いことが特徴です。
■ 診断と治療
診断には腹部エコーが非常に有用で、胆石や胆泥の有無、胆のうの腫れなどを確認します。また血液検査で、肝臓の数値や炎症の程度を評価します。
治療は、まず抗生剤や鎮痛剤による炎症のコントロールを行いますが、根本的な治療は胆のう摘出手術となることが一般的です。
急性膵炎
急性膵炎は、膵臓が急激に炎症を起こす病気で、上腹部(みぞおち)に強い痛みをきたします。
膵臓から分泌される消化酵素が、何らかの原因で膵臓自身を刺激して発症すると考えられており、これらの酵素は非常に強力なため、強い炎症を引き起こすことがあります。
■ 主な原因
大量飲酒、胆石、高脂血症、一部の薬剤が原因となることが多く、特発性(原因がはっきりしないもの)も一定数みられます。
■ 症状
みぞおち〜上腹部の激しい痛み(背中に響くこともあります)、吐き気・嘔吐、発熱
痛みは突然起こり、持続することが多く、「じっとしていられないほど強い」 と表現されることもあります。
■ 診断と治療
当院では、腹部エコーと血液検査(膵酵素〈アミラーゼ・リパーゼ〉や炎症反応)により診断します。
治療は原則として入院のうえ、絶食・輸液・鎮痛剤投与 が必要となるため、適切な治療が行える基幹病院へご紹介いたします。
虫垂炎
虫垂炎は、大腸の一番奥(盲腸)の端にある小さな袋状の器官「虫垂」に炎症が起こる病気です。
一般的には「盲腸」と呼ばれていますが、医学的には“虫垂炎”が正式名称です。
■ 症状
虫垂炎の代表的な症状は、右下腹部痛・発熱・吐き気/嘔吐などですが、初期にはみぞおちやおへその周囲の痛みで始まり、徐々に右下腹部へ痛みが移動することがあります。
■ 診断
当院では、診察所見、腹部エコー、血液検査(白血球・CRPなどの炎症反応)を組み合わせて診断します。
■ 治療
軽症例では抗生剤による治療が可能なこともありますが、中等症〜重症の場合は手術(虫垂切除)をおすすめしています。
憩室炎
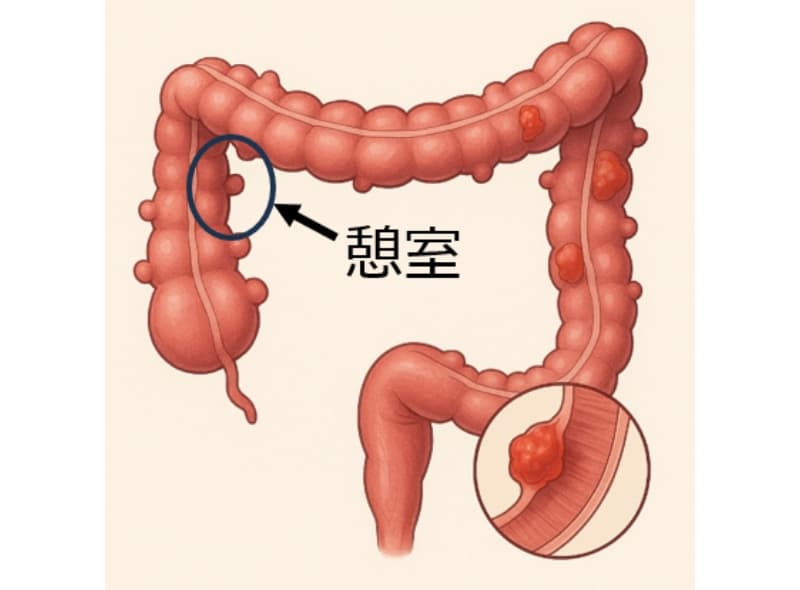
憩室とは、大腸の壁が外側に飛び出してできる小さな袋状のくぼみのことです。
この憩室に細菌が繁殖して炎症が起こった状態が「憩室炎」です。
■ 主な症状
部位が限局した腹痛、発熱
■ 診断
当院では、虫垂炎と同様に診察所見、腹部エコー、血液検査(白血球・CRPなどの炎症反応)を組み合わせて診断します。
盲腸~上行結腸の憩室炎は虫垂炎と症状や検査所見が似ており、鑑別が難しいことがあります。
■ 治療
大部分の症例は、外来での抗生剤点滴や内服治療で改善します。
ただし、炎症が高度な場合周囲に膿瘍(うみのたまり)を形成した場合などは、入院での治療が必要になることがあります。
下痢
下痢は、急性の下痢(発症して1週間未満)と、慢性の下痢(1週間以上続くもの)に大きく分けられます。
■ 急性の下痢について
・主な原因
急性の下痢は、感染によるものが多くを占めます。
感染には「ウイルス」と「細菌」があり、それぞれ必要な検査や治療が異なります。
また、脂っこい食事・過度の飲酒・薬剤が原因となることもあります。
・検査と治療
細菌感染が疑われる場合は、便培養検査で原因菌の同定を行います。
培養結果が判明する前でも、症状・経過・季節性などから原因菌を推定し、最も適切と思われる抗菌薬を選択します。
ウイルス感染が疑われる場合は、輸液療法や整腸剤・漢方薬によって症状緩和を図ります。
■ 慢性の下痢について
・主な原因
過敏性腸症候群(IBS):慢性下痢の原因として最も多い疾患です。体質やストレスなどにより腸の運動が過敏になることで起こります。
他の病気がないことを検査で確認したうえで診断されます。
炎症性腸疾患(潰瘍性大腸炎・クローン病):免疫の異常により、本来は外敵を攻撃する免疫が腸の粘膜を攻撃してしまう疾患です。
大腸がん・大腸ポリープ:大きな腫瘍などが大腸の通過を妨げ、固形便が通りにくくなることで下痢をきたす場合があります。
その他の原因:甲状腺機能亢進症などのホルモン異常、慢性膵炎や胆のう手術後による消化吸収障害、内服薬による下痢など、幅広い要因が関係します。
・検査と治療
慢性下痢では、原因を明確にすることが最も重要です。
当院では、問診・診察 → 血液検査 → 腹部エコー → 便検査 → 大腸内視鏡検査などを適宜組み合わせ、正確な診断に努めています。
原因に応じて、幅広い治療選択肢を用意しています。
便秘
「慢性便秘症診療ガイドライン2017」では、“本来体外に排出すべき糞便を十分量かつ快適に排出できない状態”を便秘と定義しています。
■ 主な原因
・機能性便秘(最も多いタイプ):腸の動きが低下する「弛緩型」、便が硬くなる「硬便型」、排便時にうまく力めない「排出障害型」などがあります。食事、生活習慣、ストレス、加齢などが関係します。
・大腸がん・ポリープ:便秘の原因として最も注意が必要なのが、腫瘍によって便の通過が妨げられている場合です。便秘が続いている方で、大腸内視鏡検査を受けたことがない場合は、一度は検査を受けることをおすすめしています。
・その他:ホルモン異常(甲状腺機能低下症など)、糖尿病などの代謝性疾患、薬剤、神経疾患などが原因となることもあります。
■ 検査
大腸がんを除外するため、大腸内視鏡検査は非常に重要です。これまで検査を受けたことがない方には、一度の検査をお勧めしています。
また、貧血、代謝性疾患、ホルモン異常の有無を確認するために血液検査を行う場合もあります。
■ 治療
腫瘍性病変やホルモン異常、代謝性疾患などがある場合には、まずその治療が必要となります。
そのうえで、食物繊維の摂取や適度な運動などの生活習慣の改善、下剤の適切な使用によって症状を改善していきます。
下剤には大きく分けて、
便をやわらかくする薬(浸透圧性下剤など)
腸を刺激する薬(刺激性下剤)
があります。
当院では、刺激性下剤の常用はできるだけ避け、便をやわらかくする薬を中心にコントロールすることを基本としています。
近年、多くの新しい便秘薬が使用できるようになっており、患者さまの症状や体質に合わせて最適な処方を心がけています。
一般内科

一般内科は、日常的にみられるさまざまな体調不良を幅広く診る診療分野です。
風邪やインフルエンザ、発熱、頭痛、めまい、胸やお腹の痛み、下痢、吐き気・嘔吐などの急性症状をはじめ、胃腸炎や胃・十二指腸潰瘍、逆流性食道炎、咳や喘息、気管支炎、息苦しさ、発疹、関節の痛み、甲状腺を含む内分泌疾患、アレルギー疾患などにも初期対応を行います。
こんな症状はありませんか
- 発熱
- 食欲不振
- 息切れ
- 咳、鼻水、喉の痛み
- 胸痛、圧迫感
- むくみ
- 腹痛、便秘・下痢
- 頭痛
- 吐き気、嘔吐
- 立ちくらみ
- 発疹
- 胸やけ
- 動悸
- 疲労感
- 尿の異常
(出にくい、頻尿、血が混じるなど)
代表的な疾患
風邪・インフルエンザ ・新型コロナウイルスなどによる感染症
発熱、のどの痛み、咳、関節痛、全身のだるさなどの症状がみられます。
当院では、必要に応じて以下の検査が可能です。
・インフルエンザ・新型コロナウイルス・マイコプラズマ・溶連菌などの抗原検査
・白血球数・CRPなどの炎症反応を調べる血液検査
・胸部レントゲン検査
これらの検査を組み合わせ、的確な診断につなげることで、適切な治療をご提供いたします。
アレルギー性鼻炎・花粉症
くしゃみ、鼻水、目のかゆみなどが出るアレルギー疾患です。当院では院内で抗アレルギー薬や点鼻薬、点眼薬の処方が可能です。
不眠・頭痛・めまいなどの自律神経症状
不調の背景には、精神的な負担や日々の生活リズムの乱れが関与している場合もあります。当院では症状だけにとらわれず、生活環境や習慣も含めて原因を慎重に見極め、適切な治療へとつなげていきます。
慢性疾患
気管支喘息
喘息は、気道(空気の通り道)に炎症が起こり、咳・痰・息苦しさ・「ゼーゼー」「ヒューヒュー」といった喘鳴(ぜんめい)が生じる病気です。季節の変わり目や朝方に発作が起きやすいのが特徴です。最近では、咳だけが長く続く「咳喘息」も増えています。
喘息は気道の慢性的な炎症が原因のため、治療が不十分だと炎症が悪化し、発作の回数が増えたり、重い発作につながることがあります。治療の基本は、気道の炎症を抑える吸入薬を、適切な期間しっかり続けることです。当院では、吸入治療の重要性を丁寧にお伝えするとともに、正しい吸入方法をしっかり指導し、治療効果が最大限発揮されるようサポートいたします。
 当院の気管支喘息治療の
当院の気管支喘息治療の
取り組み

吸入薬を処方して終わりではなく、正しい吸入方法をレクチャーし治療効果が最大限発揮されるようサポートいたします。
当院の気管支喘息治療について甲状腺機能異常
甲状腺は、のどぼとけのすぐ下にある小さな臓器で、体の代謝を調整する「甲状腺ホルモン」を作っています。
甲状腺ホルモンが多くなると(甲状腺亢進症)、動悸・息切れ・脈が速くなる・食欲が増える・体重が減る・手が震える・微熱・汗が多くなる といった症状がみられます。
逆に甲状腺ホルモンが少なくなると(甲状腺機能低下症)、体の冷え、便秘、肌の乾燥、体重増加、強い倦怠感、気分の落ち込み、脱毛 などの症状がみられます。
当院では、甲状腺ホルモンの測定や、甲状腺の機能異常を引き起こす抗体の検査を行い、原因を明らかにしたうえで、適切な治療をご提供いたします。
生活習慣病

生活習慣病とは、一般的に糖尿病・高血圧症・脂質異常症・高尿酸血症など、代謝に関連する疾患を指します。
従来は「健康的とは言えない生活習慣」が主な原因と考えられていたため、この名称が使われていますが、現在では生活習慣だけでなく、遺伝的素因・加齢・性別など、さまざまな要因が発症に関わることが分かっています。
これらの疾患は、心疾患・脳血管疾患・腎疾患、さらには一部のがんのリスクを高めることもあり、適切にコントロールしていくことがとても重要です。
治療では、食事・運動・休養・飲酒や喫煙などの生活習慣の改善はもちろん大切ですが、必要に応じて適切な薬物療法を継続していくことも欠かせません。
こんな症状はありませんか
- 健診での異常所見の指摘
- 急に視力が落ちて見えづらくなった
- 頻繁な頭痛やめまい
- 慢性的な疲れや倦怠感
- 意図しない体重の増減
- 胸痛や息切れ
- 喉の渇きと多尿
- 頭痛やめまい
- 食欲不振や吐き気
代表的な疾患
糖尿病
糖尿病は、血液中のブドウ糖(血糖)が高くなりすぎてしまう病気です。主に、インスリンという血糖を下げるホルモンの作用が不足する、またはうまく働かないことが原因で起こります。
血糖値の高い状態が長く続くと、体のさまざまな場所に負担がかかり、
合併症を引き起こす可能性があります。そのため、早期から適切な治療と管理がとても大切です。
■糖尿病の主な合併症
血糖値が高い状態が続くと、次のような合併症が起こりやすくなります。
・目の合併症(糖尿病網膜症)
・腎臓の合併症(糖尿病腎症)
・手足のしびれや感覚低下(糖尿病神経障害)
・心筋梗塞や脳卒中などの動脈硬化性疾患
これらを予防するために、血糖値を目標範囲内に保つことが重要です。血糖値を良好にコントロールできていると、糖尿病の無い方と同等もしくはそれ以上に健康に過ごすことができることがわかっています。
■糖尿病の主な検査
糖尿病においては、HbA1c(ヘモグロビン・エーワンシー)という検査値が非常に重要な指標になります。
血糖は食事などによりめまぐるしく変化するため、血糖のみで糖尿病を評価するには頻回に血液検査をする必要があり現実的ではありません。
一方HbA1cは、寿命が約4か月ある赤血球に結合したブドウ糖を測定し、過去1~2か月間の平均的な血糖の状態を反映する指標です。
■血糖コントロールの目標値(熊本宣言)
日本糖尿病学会では、治療目標として「熊本宣言」によるHbA1cの目標値を示しています。
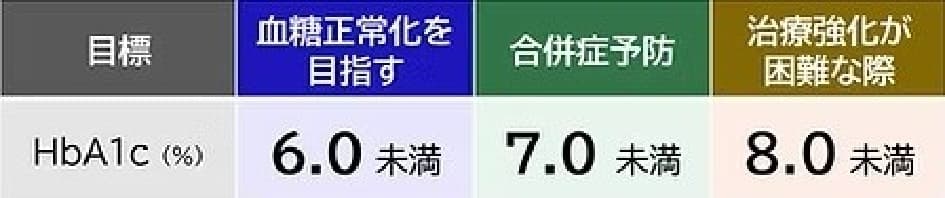
① 血糖正常化を目指す場合 HbA1c:6.0%未満
食事療法や運動療法のみで達成可能な場合 低血糖の危険性が低い場合
② 合併症予防のための一般的な目標 HbA1c:7.0%未満
多くの患者さまで推奨される標準的な目標 合併症予防の観点から重要な目標値
③ 治療強化が困難な場合 HbA1c:8.0%未満
高齢の方や低血糖のリスクが高い方、他の病気がある方や、治療の継続が難しい場合
※年齢、病状、生活環境などを考慮し、患者さま一人ひとりに合わせて目標を設定します。
■当院の糖尿病治療について
当院では、食事・運動療法の丁寧な説明、薬物療法(内服薬・注射薬)の適切な選択を大切にし、無理なく続けられる治療を心がけています。
「数値を下げること」だけを目的にせず、安全で、生活の質を保った治療を一緒に考えていきます。
 当院の糖尿病治療の取り組み
当院の糖尿病治療の取り組み
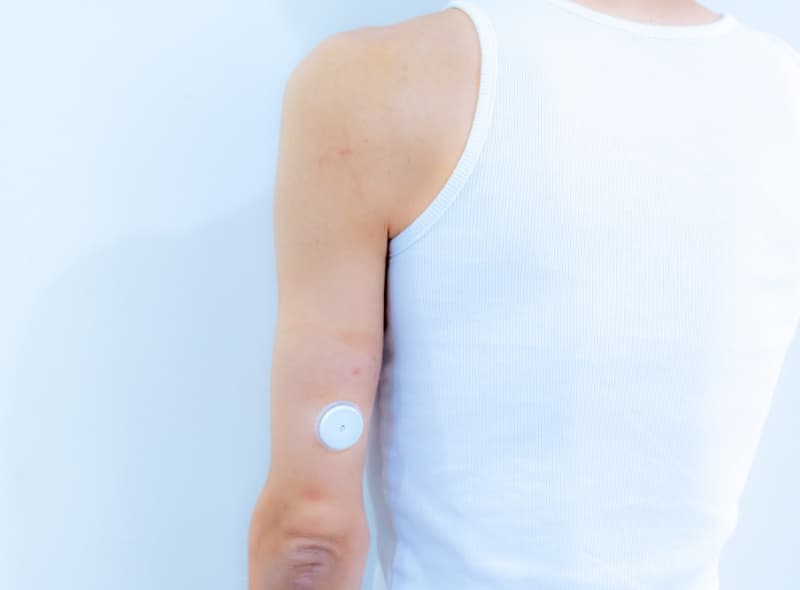
当院では保険診療でフリースタイルリブレ2による24時間の血糖測定を導入し、測定結果に基づいた食事療法、運動療法をサポートいたします。
当院の糖尿病治療について高血圧
■高血圧の定義
2025年の高血圧治療ガイドラインでは、
収縮期血圧(上の血圧:心臓が血液を送り出すときの圧力)が140 mmHg以上、または拡張期血圧(下の血圧)が90 mmHg以上である状態を高血圧と定義しています。
■原因
高血圧の約9割は、明確な原因が特定できない本態性高血圧です。
遺伝的要因に加え、塩分の多い食事、運動不足、肥満、喫煙、ストレスなどの生活習慣が関与していると考えられています。
一方で、腎臓やホルモンの病気などが原因となる二次性高血圧もあります。そのため初診時には、検尿や血液検査を行い、これらの疾患が隠れていないかを確認します。
■症状
高血圧は、初期には自覚症状がほとんどないことが多く、「サイレントキラー(静かな殺し屋)」とも呼ばれます。
進行すると、頭痛、めまい、息切れ、視力障害などの症状が現れることがあります。
■高血圧によって引き起こされる疾患
高血圧が長期間続くと、次のような重大な合併症を引き起こす可能性があります。
・心疾患(心不全、狭心症、心筋梗塞)・脳卒中 ・腎不全 ・視力障害
特に高血圧の合併症として最も頻度が高いのが心不全です。
高齢化に伴い心不全患者は増加しており、「心不全パンデミック」と呼ばれる状況になっています。
長年にわたる高血圧は、臓器に不可逆的なダメージを与えるため、若いころから適切な血圧を維持することが重要です。
■高血圧の治療目標
2025年の高血圧治療ガイドラインでは、年齢や合併症に関係なく、診察室血圧 130/80 mmHg未満を基本目標としています。
ただし、病院や健康診断では緊張によって血圧が一時的に高くなることがあります(白衣高血圧)。
そのため当院では、家庭血圧の測定を重視し、本当に血圧が高いかを確認することをお勧めしています。
健康診断などで高血圧を指摘された場合は、数日間家庭血圧を測定したうえで受診していただくと、よりスムーズに対応できます。
家庭血圧計は、手首式ではなく上腕式の使用をお勧めしています。
■高血圧の治療
生活習慣の改善:減塩が最も重要と考えられています。また、カリウム(野菜や果物、海藻などに多く含まれる)の摂取や定期的な運動、体重管理、禁煙も重要です。
薬物療法:Ca拮抗薬、ARB(アンジオテンシン受容体拮抗薬)、ACE阻害薬、サイアザイド系利尿薬、β遮断薬が第一選択薬として用いられます。当院ではこれらの薬を適切に使い分け、組み合わせることで最適な治療を行います。
脂質異常症
■脂質異常症とは
脂質異常症とは、血液中のコレステロールや中性脂肪の値が基準から外れた状態を指します。
脂質異常症は自覚症状がほとんどなく、放置すると動脈硬化が進行するため、注意が必要です。
■脂質異常症の診断基準
日本動脈硬化学会のガイドラインでは、空腹時採血で以下の値を基準としています。
・LDLコレステロール(悪玉):140 mg/dL以上
・HDLコレステロール(善玉):40 mg/dL未満
・中性脂肪(トリグリセリド):150 mg/dL以上
■原因
脂質異常症の原因の一つは、脂質や糖質の多い食事、運動不足、肥満、過度の飲酒といった生活習慣です。
一方で、健康的な生活習慣を送っている方でも、遺伝的にコレステロールや中性脂肪が高くなりやすい体質の方がいます。
また女性の場合、女性ホルモンにはLDLコレステロールを低下させる作用があるため、閉経後にLDLコレステロールが増加する傾向があります。
■症状
脂質異常症そのものによる自覚症状は、ほとんどありません。
しかし、長期間放置すると動脈硬化が進行し、心筋梗塞や脳卒中などの重大な病気を引き起こす可能性があります。
■脂質異常症の治療目標
脂質異常症の治療では、単に数値を下げることが目的ではありません。
将来の心血管イベント(心筋梗塞・脳卒中)を予防することが最大の目的です。
そのため、年齢や性別、喫煙歴、高血圧や糖尿病の有無、既往歴などを考慮し、患者さま一人ひとりに応じた目標値を設定します。
■脂質異常症の治療
① 生活習慣の改善
生活習慣が脂質異常の原因となっている方では、生活習慣の改善によって数値の改善が期待できます。
・食物繊維の摂取(特に大麦に含まれる食物繊維が有効とされており、当院では麦ごはんの摂取をお勧めしています)
・脂質・糖質を控えたバランスの良い食事
・適度な有酸素運動(ウォーキングなど)
・体重管理
・節酒
②薬物療法
生活習慣の改善だけでは十分な効果が得られない方や、体質が原因と考えられる方には薬物療法を行います。
当院では、動脈硬化リスクや合併症を考慮し、安全性にも配慮した治療を行っています。
健診で脂質異常症を指摘された方、治療中で数値が気になる方は、お気軽にご相談ください。
高尿酸血症(痛風)
血液中の尿酸量を示す指標を「血清尿酸値」といいます。この値が7.0mg/dLを超えると高尿酸血症と判断されます。尿酸は水に溶けにくい性質があるため、濃度が高い状態が続くと結晶(尿酸塩)となって体内に沈着します。
これらの結晶が関節、特に足の親指の付け根などに蓄積すると、強い炎症が起こり、赤みや腫れとともに激痛を生じます。この急激な発作を痛風発作と呼び、一般的には「痛風」として知られています。
睡眠時無呼吸症候群

睡眠時無呼吸症候群は、就寝中に呼吸が繰り返し停止する疾患です。一般に、10秒以上呼吸が止まる状態を「無呼吸」と定義し、これが1時間あたり平均5回以上確認される場合に診断の対象となります。
睡眠中に呼吸停止が何度も起こると、深い眠りが妨げられ、日中の強い眠気や倦怠感を招き、仕事や日常生活に支障をきたすことがあります。さらに、体内の酸素不足が続くことで心臓や脳、血管系に大きな負担がかかり、脳卒中や狭心症、心筋梗塞など重大な疾患のリスクが高まるとされています。加えて、糖尿病や高血圧といった慢性疾患の悪化にも関与することが知られています。
こんな症状はありませんか
- 大きな激しいいびき
- 寝不足
- 我慢できないほどの眠気に襲われる
- 10秒以上呼吸が止まる
- 寝汗をかく
- 集中力が続かない
- 夜中に何度も目が覚める
- 寝ているときにむせることがある
- 常に身体のだるさを感じる
 当院の睡眠時
当院の睡眠時
無呼吸症候群の治療
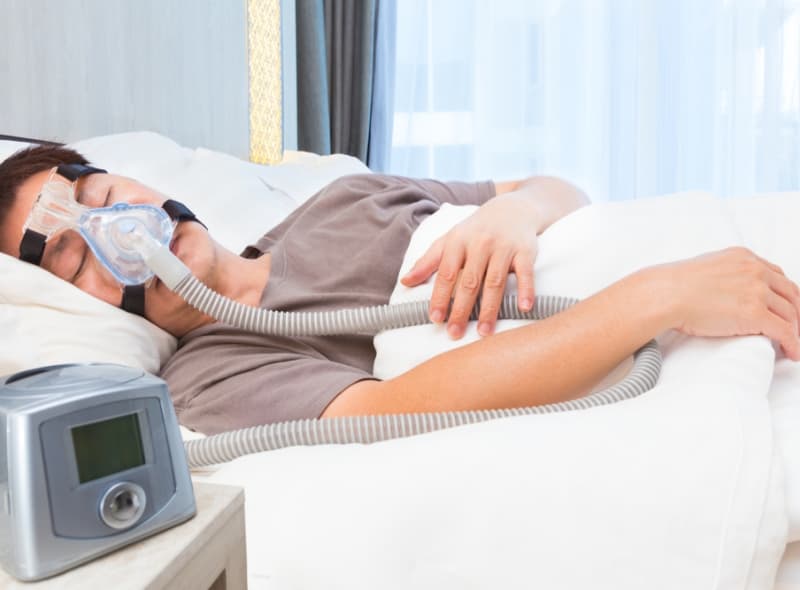
当院では睡眠時無呼吸症候群の治療には、CPAP(Continuous Positive Airway Pressure:持続陽圧呼吸療法)を導入しております。
CPAPとは、睡眠中に鼻マスクから一定の圧力をかけた空気を送り込むことで、気道の閉塞を防ぎ、呼吸を確保する治療法です。

about
検査と治療は
当院にご相談ください
地域の皆さまに信頼される医療を支えるため、当院ではスタッフを募集しています。経験よりも、人を思いやる気持ちを大切にできる方を歓迎します。働きやすい環境とサポート体制を整えておりますので、ぜひ求人ページをご覧ください。
